Definizione di sostenibilità
Il SSN è finanziato dallo Stato e da entrate proprie (il ticket e poco altro). Nel 2014 il finanziamento a carico dello Stato è stato di 109 mld (salvo diversa indicazione, i dati di questo paragrafo sono tutti di fonte OCSE). Le entrate proprie sono un finanziamento aggiuntivo a carico dei cittadini che usufruiscono di prestazioni (ticket o come si dice in inglese copayment), nato con lo scopo di contenere i consumi impropri, ma diventata di fatto una tassa sul bisogno sanitario. Nel 2012 (ultimo anno di cui abbiamo i dati dal Ministero dell’Economia) sono state di circa 3 mld di euro. C’è poi la sanità privata non convenzionata che nel 2014 è costata ai cittadini altri 33 mld di euro. Siamo quindi a circa 145 mld di spesa sanitaria complessiva. Questa spesa può essere assunta come proxy del fabbisogno assistenziale della popolazione italiana, anche se ovviamente i meccanismi che generano il suo importo sono diversi fra pubblico e privato.
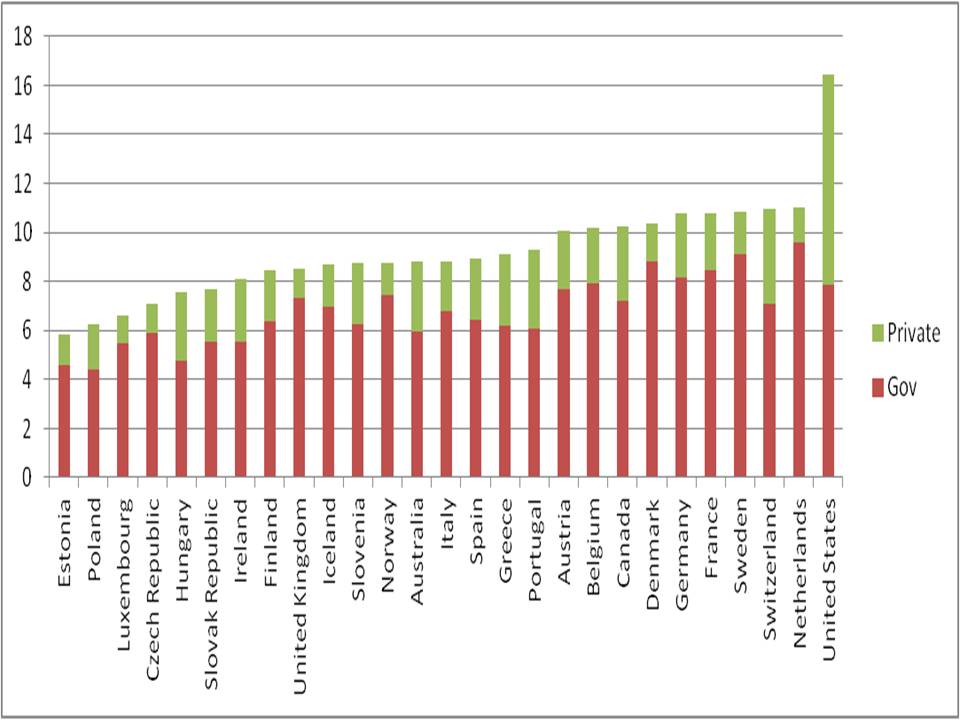
Allora, cosa vuol dire sostenibile? Quale è la quota di spesa sanitaria che lo Stato può sopportare? E’ ovvio che una quota “giusta” non esiste. Fissare la percentuale di spesa pubblica da destinare alla sanità è una scelta politica. Nel 2014 il finanziamento statale al SSN vale il 6,8% del PIL. E’ una percentuale inferiore a quella di moltissimi paesi dell’area OCSE, anche se va osservato che gli altri non hanno un debito pubblico che corrisponde al 102% del PIL. In figura (1) la distribuzione del 2012, ultimo anno di cui abbiamo i dati per tutti i Paesi europei più Canada e Stati Uniti.
Figura 1. Rapporto spesa sanitaria /PIL in alcuni Paesi europei, Canada e Stati Uniti
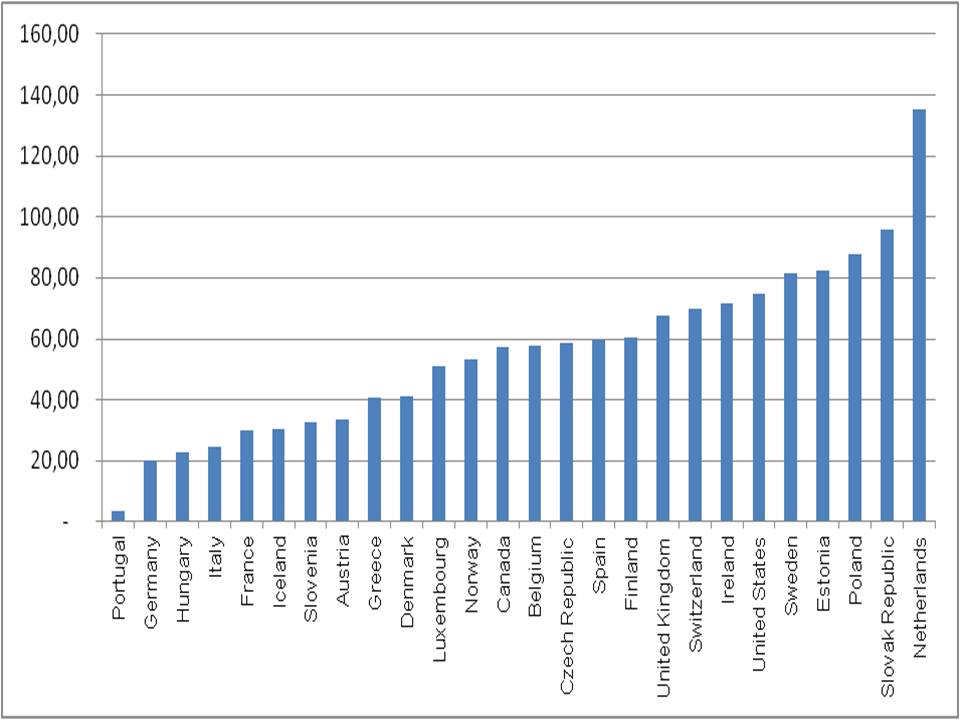
La spesa sanitaria in generale, e quindi anche quella pubblica, ha però una sua dinamica che la porta a crescere in termini reali in tutti i Paesi del mondo. L’OCSE ci fornisce i dati normalizzati dal 2000 al 2012 con base 2005. Il grafico (2) mostra l’incremento in termini percentuali per diversi Paesi.
Figura 2. Incremento % della spesa pubblica sanitaria, prezzi costanti, 2012 su 2002
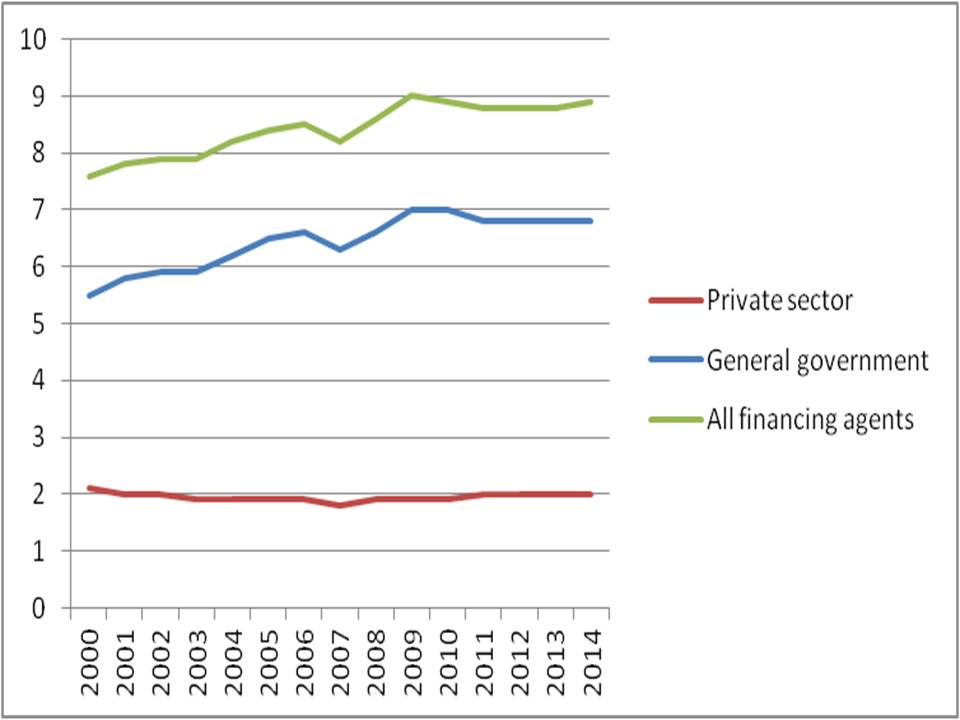
In ogni Paese, chi più chi meno, la spesa aumenta in termini reali. In Italia l’incremento è stato fra quelli più contenuti. Nella figura (3) l’andamento rispetto al PIL. Da notare che la dinamica di crescita si è di fatto arrestata negli ultimi 5/6 anni, anni tra l’altro in cui il è PIL non è cresciuto oppure è addirittura diminuito.
Figura 3. Spesa sanitaria come % del PIL in Italia, 2000 - 2014
Nel periodo 2002-2012 la percentuale di spesa pubblica corrente sul totale pubblico + privato è passata dal 72,6% al 77,0%. Questo dimostra come non sia vero che il SSN abbia scaricato costi propri sui cittadini.
Questi dati non dovrebbero creare eccessivo allarme, anche perché non ci sono dati epidemiologici di un deterioramento della situazione sanitaria. Tuttavia se la dinamica di costo rispetto al PIL o in termini assoluti ripartisse, potrebbero esserci problemi in considerazione dell’elevato debito pubblico. Definiamo quindi come sostenibilità della spesa pubblica sanitaria il contenimento della sua crescita in termini reali.
Invecchiamento della popolazione
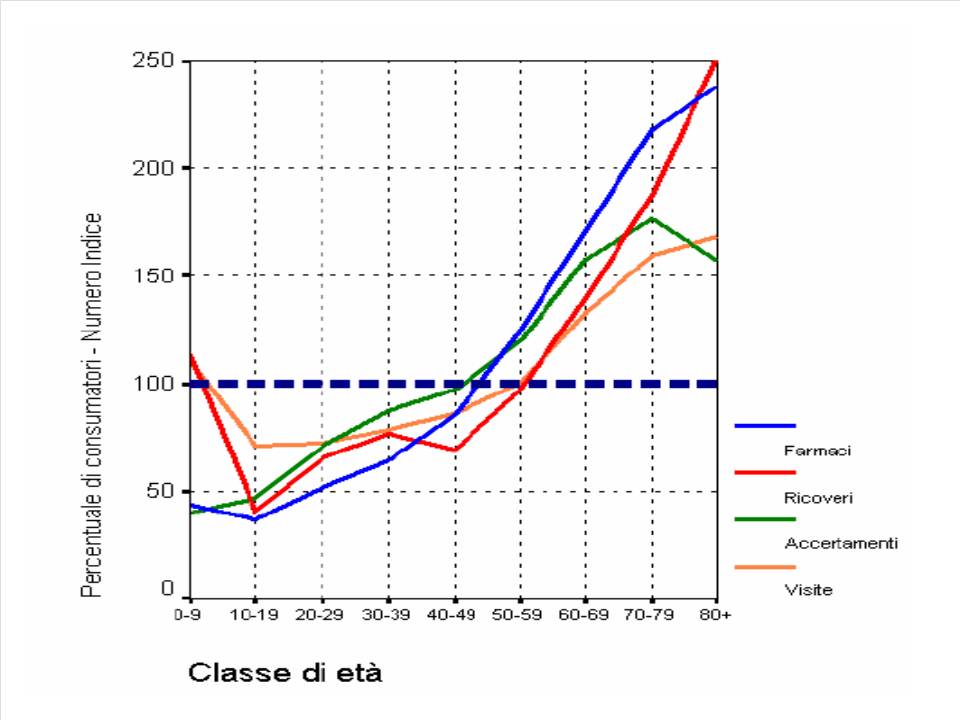
La spesa unitaria di beni e servizi cresce al crescere dell’età (figura (4)).
Figura 4. Distribuzione relativa per varie voci per classi di età della spesa, Italia 2007[1]
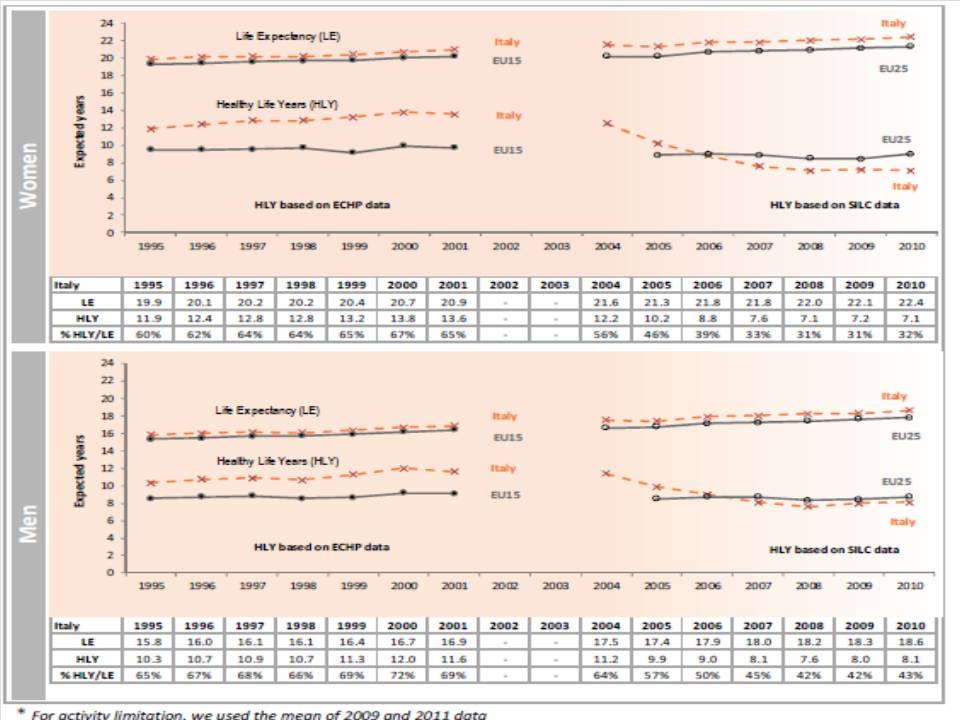
Tuttavia a generare spesa non è l’età, ma la malattia. L’età è un proxy che stima la prevalenza delle malattie croniche ma la relazione non è così lineare come è credenza comune. Per esempio uno dei maggiori determinanti epidemiologici di spesa è il trovarsi nell’ultimo anno di vita, a prescindere dall’età[2]. Infatti aumenta la vita media, ma aumentano anche gli anni privi di malattia. Su questo, per l’Italia, abbiamo dati un po’ confusi. Gli Healthy Life Years hanno un trend in crescendo parallelo alla crescita dell’attesa di vita fino al 2004. Nel 2004 è cambiata la definizione del dato ed il metodo di rilevazione ed il trend è divenuto instabile e poco credibile per 4/5 anni. Dopodiché tende a riprendere il trend in crescita (figura (5) – metto il grafico pubblicato nel 2013 perché quello più recente, del 2015, non mostra il periodo precedente al cambio della definizione dell’indicatore).
Figura 5. Healthy Life Years, Italia1995 -2010
L’indagine multiscopo dell’ISTAT dimostra che l’età in cui mediamente compaiono patologie si è spostata in avanti grosso modo in modo proporzionale all’aumentare della durata media di vita, con il risultato che il numero di malati cronici resta costante o aumenta di poco[3]. Si tratta di un fenomeno non solo italiano. Anche negli USA si osserva che una proporzione crescente di popolazione di età avanzata non solo gode di buona salute, ma tende ad essere socialmente e produttivamente attiva[4]. Il progressivo invecchiamento della popolazione quindi non causa un significativo aumento della spesa sanitaria. Una nota: attenzione a non confondere i costi sociali con i costi sanitari. Un anziano con demenza ha bassi costi sanitari, ma può avere alti costi sociali se per esempio non ha una famiglia di supporto.
L’invecchiamento incide perché nei prossimi decenni arriverà a età avanzata la generazione del baby boom. Si veda la figura (6), dati WHO (tratto da un sito carino che fornisce proiezioni fino al 2100 per tutto il mondo). L’invecchiamento dei baby boomers porterà nei prossimi 20 anni ad uno squilibrio fra anziani e giovani che si risolverà però nei successivi 20, quando si arriverà ad una sostanziale stabilità della popolazione e della dinamica demografica. In altri termini, se superiamo i prossimi 20 anni, dal punto di vista dell’invecchiamento, non dovremmo avere più problemi.
Figura 6. Piramide della popolazione italiana, 2010, 2040 e 2060
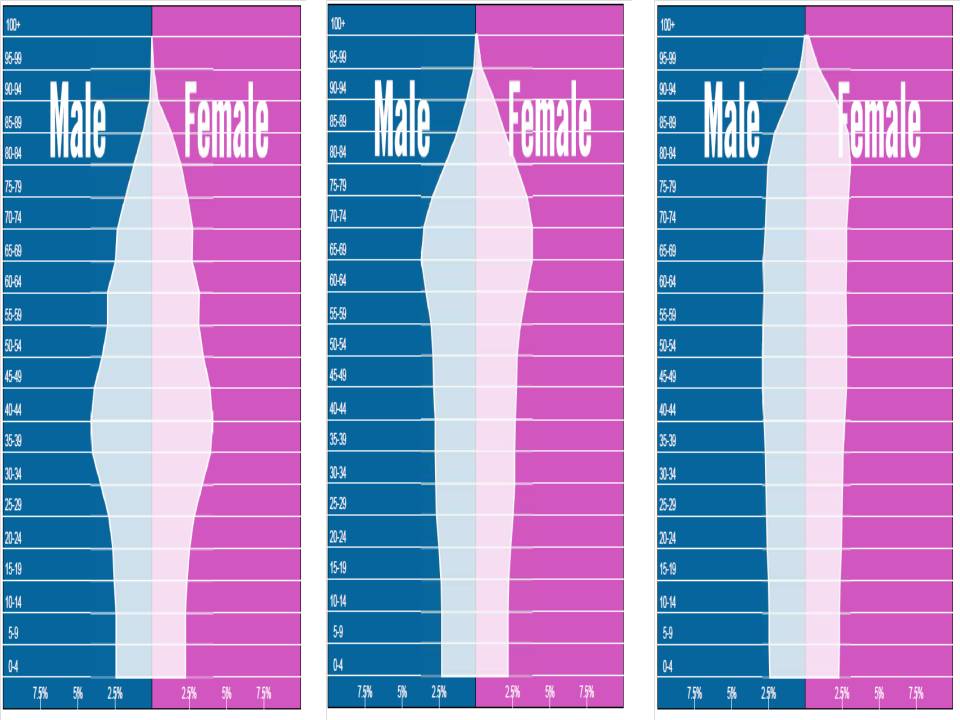
Fonte: United Nations, Department of Economic and Social Affairs, Population Division. World Population Prospects: The 2012 Revision
Tecnologia
Con tecnologia sanitaria indichiamo le procedure clinico assistenziali più complesse, ed in genere costose, che impiegano macchinari sofisticati, o farmaci (i farmaci sono a tutti gli effetti una tecnologia complessa). Attenzione: le procedure, non le macchine solamente. Il trattamento di un infarto richiede macchine complesse, un’organizzazione complessa e procedure cliniche complesse.
Su tecnologia e costi dell’assistenza sanitaria esiste una letteratura sterminata. I tre articoli qui indicati forniscono una buona panoramica e sono un punto di partenza per chi volesse approfondire[5],[6],[7]. E’ opinione condivisa che il progresso tecnologico influisca sulla spesa, ed è vero, ma anche questa relazione è più complessa di quanto non si possa pensare.
Il progressivo passaggio della medicina da arte/tecnica artigianale a industria tecnologica ha, e continua a segnare il suo sviluppo storico. Ecco alcuni momenti di questo progresso
|
Inizi sec. 18° |
Percussione e visita medica; primo vaccino antivaiolo |
|
1816 circa |
Stetoscopio |
|
1860-70 |
Adozione del microscopio per usi clinici |
|
1890 |
Termometro |
|
1895 |
Raggi X |
|
1897 |
Apparecchio misuratore della p.a. |
|
1901 |
Ecg |
|
Anni ’30-’40 |
Penicillina; anestesia generale per via endovenosa |
|
1971 |
Tac |
|
Anni ’80 |
Risonanza magnetica nucleare |
|
Anni ’90 |
Emodinamica; laser ad eccimeri |
|
21° secolo |
Robot; colonscopio “in pillola”; farmaci per l’epatite C; etc. |
Questa evoluzione ha permesso al settore sanitario di affrontare patologie prima intrattabili e ne ha aumentato la capacità di cura. Insieme all’aumento del benessere, vale a dire nutrizione e igiene ambientale, lo sviluppo delle tecnologie ha contribuito all’allungamento della vita media che sappiamo. Ha anche contribuito all’aumento dei costi della sanità.
In sintesi esistono nove modalità con cui nuove tecnologie influenzano l’attività clinica per qualità e costi (tabella (1)).
Tabella 1. Interazione qualità/costo delle nuove tecnologie in sanità
|
Costo aumenta |
Costo costante |
Costo diminuisce | |
|
Qualità aumenta |
a |
b |
c |
|
Qualità costante |
d |
e |
f |
|
Qualità diminuisce |
g |
h |
i |
|
Qualità boh? |
k |
j |
l |
Ovviamente (g), (h) ed (i) sono fenomeni negativi, che però si verificano (es. nuovi farmaci i cui importanti effetti collaterali vengono rilevati solo dopo un loro impiego diffuso), idem per (k), (j) e (l). La storia della medicina è piena di tecnologie introdotte senza conoscere veramente il loro effetto, a volte valutato molto dopo. Anche (d) sarebbe bene non si verificasse, anche se le capacità di marketing dell’industria generano situazioni di questo tipo (es. i cosiddetti farmaci me too). Le situazioni convenienti sono (a), (b), (c) e (f). La più frequente è (a). Ora la valutazione costo/beneficio dell’introduzione di nuove tecnologie è una delle cose più complicate e difficili che ci siano. Si potrebbero fare molti esempi, mi limito qui all’infarto del miocardio.
Il tasso di incidenza delle malattie cardiovascolari è molto difficile da valutare nella popolazione generale. Viene in genere stimato attraverso indicatori quali la mortalità e l’ospedalizzazione, con alcuni limiti che non è il caso qui di approfondire. Per esempio negli USA l’infarto sta diminuendo, come dimostra la tabella (2)[8].
Tabella 2. Age-Adjusted Prevalence of Acute Myocardial Infarction by Race and Sex, Ages 25–74, U.S., 1971–1975 to 2005–2008
|
|
Black |
White |
Male |
Female |
|
1971–1975 |
2.64 |
3.81 |
5.06 |
2.51 |
|
1976–1980 |
2.48 |
3.38 |
4.69 |
1.97 |
|
1988–1994 |
3.49 |
3.17 |
4.81 |
1.84 |
|
1999–2004 |
3.09 |
3.15 |
4.36 |
1.87 |
|
2005–2008 |
2.69 |
2.66 |
3.46 |
2.04 |
In Italia il numero di dimissioni ospedaliere per tutte le malattie cardiovascolari è in costante diminuzione come da tabella (3)[9]
Tabella 3. Dimissioni per 100.000 ab per malattie cardiovascolari, Italia
|
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
|
2,582 |
2,572 |
2,552 |
2,444 |
2,429 |
2,363 |
2,330 |
2,248 |
2,179 |
Le nuove tecnologie (stent, bypass, statine, etc) hanno notevolmente migliorato l’esito dei trattamenti dell’infarto acuto. Il loro uso si è progressivamente esteso. La figura (7) riporta i dati per gli USA (PCI: Percutaneous Coronary Intervenction)[10].
Figura 7. Trend di procedure cardiovascolari negli USA
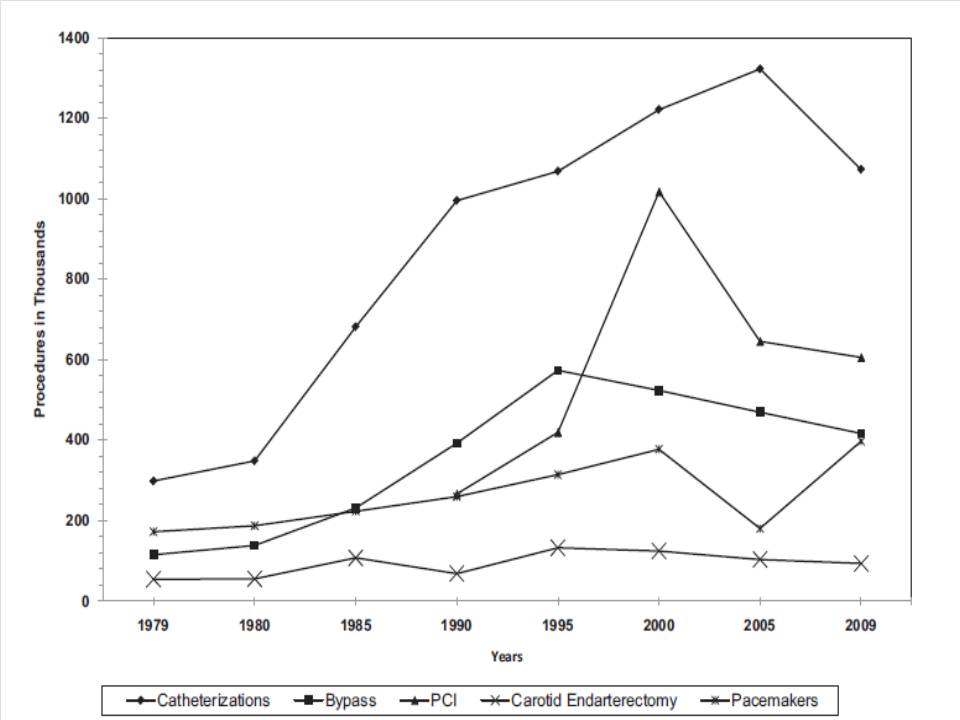
Questo fa ovviamente lievitare i costi. Il costo complessivo dei trattamenti per malattie cardiovascolari negli USA è passato da 83,5 miliardi di dollari del 2002 a 101 miliardi del 2012 (prezzi 2012)[11]. A questo ha fatto riscontro una notevole diminuzione della mortalità complessiva per malattie cardiovascolari. Per esempio la mortalità complessiva, aggiustata per sesso ed età, per malattie coronariche dal 1999 al 2008 è diminuita del 45% circa[12], mentre nello stesso periodo la mortalità per tutte le malattie cardiovascolari, escluse le malformazioni, è passata da 350,8 per 100.000 a 244,8 per 100.000 abitanti. In UK dal 2002 al 2008 i casi complessivi di infarto del miocardio sono passati da 107.313 a 82.252 e la percentuale di mortalità è scesa dal 42% al 32%[13]. Un quadro analogo si osserva anche in Italia[14]. Come detto, non tutto il declino della mortalità può essere attribuito alle nuove tecnologie. Vi contribuisce anche un sostanziale miglioramento degli stili di vita. Il citato studio inglese attribuisce il 40% circa del declino della mortalità alle nuove possibilità terapeutiche disponibili ed al loro continuo raffinamento.
Dal quadro sopra descritto appare ovvio come l’investimento in tecnologie sanitarie nella cura e prevenzione di malattie cardiovascolari rientri nel gruppo (a) della tabella (1). Sebbene esistano inevitabilmente problemi di appropriatezza, (il che vuol dire, se vogliamo vedere il bicchiere mezzo pieno, che esistono margini di ottimizzazione nell’uso delle risorse), è ovvio che il SSN dovrà continuare a farsi carico di questi costi, o meglio, di questo investimento, a prescindere dalle sue dinamiche di crescita. Il ritorno dell’investimento non lo percepisce il SSN, ma l’individuo e la società: meno morti, decorso e recupero migliori, meno invalidità, meno giornate di lavoro perse. Un ritorno assolutamente non quantificabile in termini monetari (del resto che senso avrebbe?). Paradossalmente da questo investimento il SSN deriva solo costi maggiori. Un paziente che muore non costa più nulla, se riusciamo a farlo sopravvivere, avrà bisogno di ulteriori trattamenti ed inoltre è possibile che nel futuro vada incontro ad altre situazioni patologiche (alla fine tutti dobbiamo morire) con ulteriori costi.
Lo sviluppo tecnologico dunque è certamente uno dei maggiori driver delle dinamiche di costo in sanità, ma è anche l’essenza stessa del progresso per cui oggi si cure meglio di ieri. Questi costi sono dunque scarsamente contenibili. Appena una nuova tecnologia si rende disponibile e sembra funzionare, si crea una incontenibile pressione perché venga resa rapidamente disponibile. L’unica strategia sta nel gestire in punta di fioretto l’appropriatezza dell’uso, un compito molto molto difficile in un mondo in cui tutti vanno su internet e pensano di poter decidere quali sono terapie ed accertamenti più adatti per se.
Dinamica della domanda di beni e servizi
Un importante determinante della dinamica della spesa sanitaria sta nel modo in cui si forma la domanda di beni e servizi. Ho già esaminato questo aspetto in un post di alcuni mesi fa, e ad esso rimando. In quel post cercavo di dimostrare come una presa in carico del paziente organizzata fosse preferibile rispetto a sistemi basati sulla semplice vendita di prestazioni. Sostenevo inoltre che laddove erogatore e pagatore fossero un unico soggetto, questo faciliterebbe la gestione della domanda. La motivazione sta nell’asimmetria del mercato della sanità e nelle implicazioni emotive in base alle quali il malato si muove. E’ un dato strutturale del business sanità, e l’unico modo per cercare di gestirne le conseguenze sta nel coinvolgere/incentivare/motivare i medici in una gestione appropriata della domanda.
Produttività
La produttività del sistema è rilevante per la sostenibilità del SSN. Esiste invero una teoria elaborata da WJ Baumol[15] (the Baumol Cost Disease) che postula come nei servizi sanitari, come in altri settori definiti non progressive, l’aumento di produttività sia impossibile e pertanto i costi aumentino a prescindere da qualsiasi intervento per la dinamica salariale). L’articolo presentra un modello matematico (peraltro relativamente semplice) che ha trovato poi una verifica su dati delle nazioni OCSE[16] e degli States USA[17].
Quello che mi pare poco condivisibile è l’assunto iniziale, cioè che il settore sanitario sia non progressive. Intanto definiamo in cosa consiste il prodotto di un sistema sanitario. E’ un volume di prestazioni (in economia sanitaria output), oppure un esito clinico assistenziale (out come). Se consideriamo il primo, definiamo come produttività, per esempio, il numero di visite fatto da un medico per ora. Questa produttività è ovviamente difficile da aumentare. Anche in un ospedale, per esempio, il numero di medici o di infermieri necessari per gestire un reparto è poco ottimizzabile: bisogna garantire la copertura 24 h 7/7, ed effettuare atti assistenziali che richiedono quel tempo. Ma questo tipo di produttività non ha molto senso, se non per la gestione della singola struttura. Le prestazioni prodotte non sono fine a se stesse, ma servono a dare qualità di vita al malato, ed è questo il prodotto vero, l’outcome. Un sistema può essere molto efficiente nel produrre prestazioni, ma molto inefficiente in termini di outcome, perché le prestazioni prodotte e vendute servono a coprire costi gestionali ma sono in tutto o in parte inappropriate per il mio malato. Se misuriamo la produttività in relazione all’outcome (in sanità si definisce efficacia), non ha senso misurare quella del singolo operatore, ma bisogna misurare quella del sistema nel suo complesso, perché i percorsi del malato sono articolati e coinvolgono molte strutture e operatori. E questa produttività è aumentata, eccome. Per esempio, il trattamento delle ernie inguinali che richiedeva tre giornate di ricovero ora nella peggior dei casi si fa in day hospital, nel migliore ambulatorialmente. Oppure, se il tetto di persone che i medici di famiglia possono seguire (ora sono 1500) fosse aumentato, certamente le dinamiche salariali di questa categoria potrebbero essere governate secondo dinamiche più moderate. Oppure, per restare con questa categoria di professionisti, la medicina di gruppo ha permesso per esempio di assumere personale di segreteria, liberando i medici da incombenze amministrative ed aumentando la loro produttività e qualità del lavoro. Quindi, anche se è un sistema economico ad alta intensità di personale (circa il 50% del costo), forse la cost disease non affligge il SSN. Le tensioni sui salari vengono gestite sia con un sistema di contrattazione nazionale in grado di moderare le dinamiche di crescita (negli ultimi anni i salari reali sono diminuiti) sia agendo sul numero dei dipendenti con blocco del turnover. Si vedano i dati della tabella (4).
Tabella 4. Personale dipendente e relativi costi del SSN
|
2007 |
2008 |
2009 |
2010 |
2011 |
2012 | |
|
N. personale |
682.197 |
689.856 |
693.716 |
688.483 |
682.354 |
673.335 |
|
Costo (mln €) |
39.027 |
40.406 |
41.190 |
41.371 |
40.610 |
40.131 |
Fonte: Corte dei conti
Si veda anche il capitoletto seguente.
Il numero di medici
L’Italia ha un rapporto medici/popolazione fra i più elevati al mondo (figura 8) eredità del tempo in cui vigeva il libero accesso alla facoltà di medicina.
Figura 8. Medici professionalmente attivi per 100.000 ab, 2012
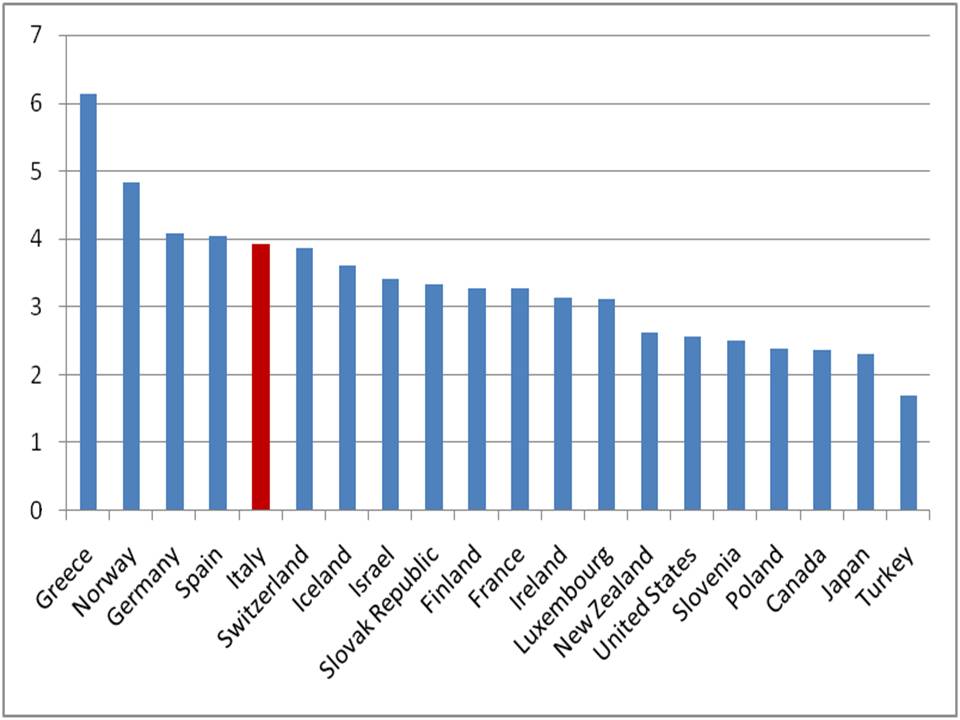
Fonte: OCSE, 2012
Il numero di medici (dipendenti/convenzionati e non) incide sui costi del sistema. Causa l’asimmetria del mercato illustrata nel post già menzionato, i medici generano una domanda e si creano il loro mercato, che prima o poi va a finire a carico dello Stato. Sono infatti una categoria politicamente potente e sono in grado di influenzare le scelte di programmazione sanitaria, specie a livello regionale. Basta vedere il numero di primari esistenti a Roma. Molti medici vuol dire una enorme pressione per creare posti di lavoro, cioè reparti, specialità, sub specialità, e via discorrendo. La politica del numero chiuso, oltre a garantire una miglior qualità di insegnamento, costringerà a razionalizzare la rete ospedaliera per la semplice mancanza di medici per tenere aperte UO piccole ed inefficienti. Oppure costringerà ad abolire l’assurda figura del pediatra di famiglia, esistente solo in Italia e la cui funzione principale è di calmare l’ansia dei genitori. O ancora, si smetterà infine di mettere medici sulle ambulanze (siamo i soli a farlo, con assurde istituzioni, come l’auto medica). Inoltre molte attività tradizionalmente appannaggio dei medici potrebbero essere benissimo svolte da infermieri con costi ovviamente minori. Quindi insistere sul numero chiuso.
La rete dei servizi
Rete dei servizi vuol dire, nel vissuto della popolazione, essenzialmente rete ospedaliera. Il fabbisogno di posti letto ospedalieri è in costante diminuzione da anni. Diminuisce il numero di ricoveri e diminuisce la loro durata (figura(9)).
Figura 9. Giornate di degenza e ricoveri
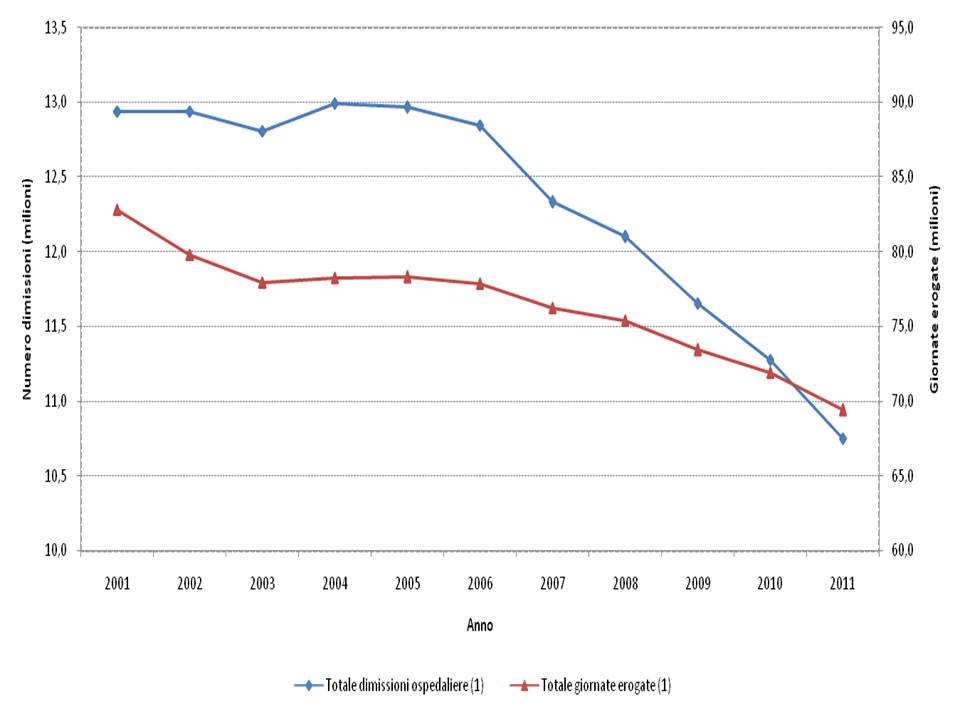
Fonte: Ministero della Salute
Anche il numero di posti letto diminuisce di conseguenza. Nella tabella (5) i dati della Regione Veneto[18].
Tabella 5.Posti letto pubblici e privati. Veneto, anni 2011-2014 e da programmazione da attuare entro il 31/12/2015
|
Regione |
2011 |
2012 |
2013 |
2014 |
Fine 2015 |
|
Posti letto pubblici |
16.002 |
15.718 |
15.376 |
15.513 |
14.801* |
|
Posti letto privati accreditati |
3.173 |
3.174 |
3.203 |
3.186 |
2.647* |
|
Totale |
19.175 |
18.892 |
18.579 |
18.699 |
17.448 |
|
Posti letto per 1.000 residenti |
3,88 |
3,81 |
3,75 |
3,8 |
3,5 |
* Ai quali si aggiungono 467 posti letto per pazienti extraregione in strutture private accreditate e 320 posti letto nelle strutture pubbliche
Tuttavia spesso a questa diminuzione non corrisponde una adeguata ristrutturazione della rete ospedaliera. Vengono tolti posti letto a questo o quel reparto, magari un reparto viene anche eliminato o accorpato a quello di un ospedale vicino, ma l’ospedale in sé non viene chiuso. E’ troppo costoso politicamente. Questo aumenta la spesa, perché un ospedale con pochi posti letto è altamente inefficiente. Non solo, ospedali con una casistica limitata sono pericolosi, esiste una letteratura sterminata in proposito[19]. Prima o poi comunque ci si arriverà a chiudere gli ospedali piccoli e inefficienti (con meno di 400 pl), con buona pace dei campanili, dei comitati, dei sindaci che si incatenano, e via dicendo. Qui si possono recuperare molte risorse.
Lo spostamento di quote di assistenza su setting di minor intensità (assistenza domiciliare, residenze sanitarie cosiddette intermedie, hospice) non va solo a favore dei costi, fa vivere meglio il paziente. In realtà il SSN sta proprio agendo in questa direzione. Per esempio nella CE siamo il Paese a minor tasso di ospedalizzazione per patologie per cui il ricovero è potenzialmente inappropriato (figura (10)).
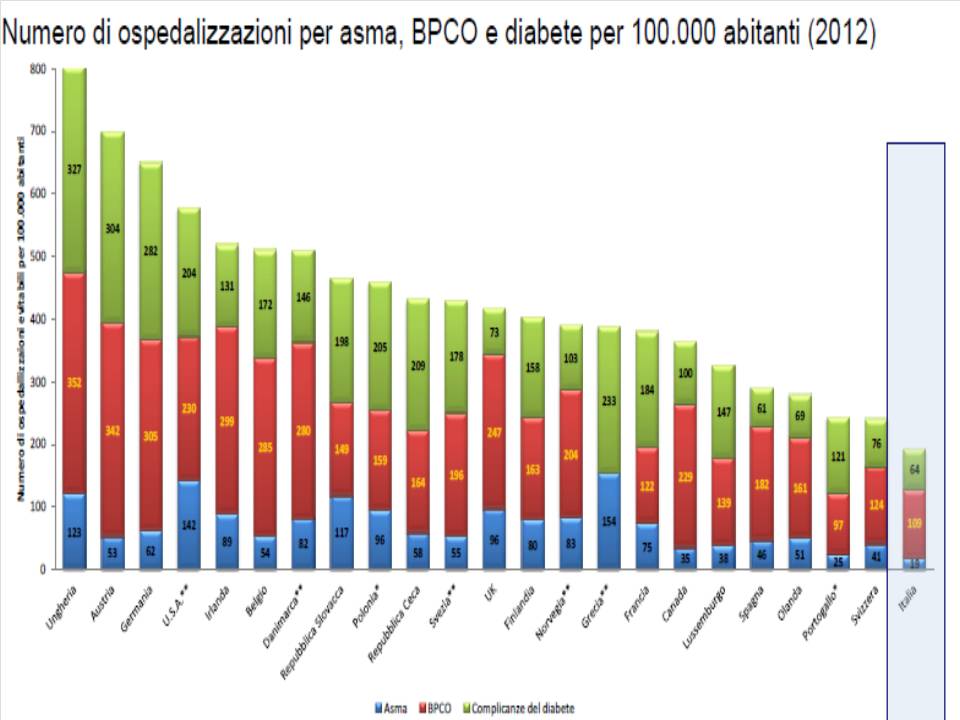
Fonte: Elaborazione SDA Bocconi su dati OCSE
Prevenzione
I programmi di prevenzione sono un importante strumento per contrastare l’esplodere dei costi sanitari. Sto parlando di prevenzione primaria (prevenire le malattie) e non solo di quella secondaria (diagnosticarle precocemente) che pure è importante, ma i cui effetti sui costi sono meno evidenti ed univoci. Un programma di prevenzione ben conosciuto è quello delle vaccinazioni, che prevengono principalmente condizioni acute. Sono altrettanto importanti, se non di più, gli interventi miranti a modificare gli stili di vita, le condizioni di lavoro, la prevenzione degli incidenti: smettere di fumare, diminuire il consumo di alcol, fare attività fisica, mangiare abbondante frutta e verdura, sono esempi di stili di vita la cui influenza sulle condizioni di salute è provato al di là di ogni dubbio. Misurare questi effetti è molto complesso, ma può essere fatto. Per esempio in Finlandia il North Karelia Project un fantasioso programma di educazione alimentare, ha fatto diminuire la mortalità cardiovascolare del 57% in 22 anni (1970-1992) nei maschi adulti fra 34 e 65 anni di età[20]. Una altro studio ha stimato che un intervento assolutamente poco costoso come l’aumentare l’attività fisica ha un effetto inaspettatamente positivo su diverse condizioni patologiche (figura (11))[21].
Figura 11. Effetto dell’attività fisica su diverse patologie cronich
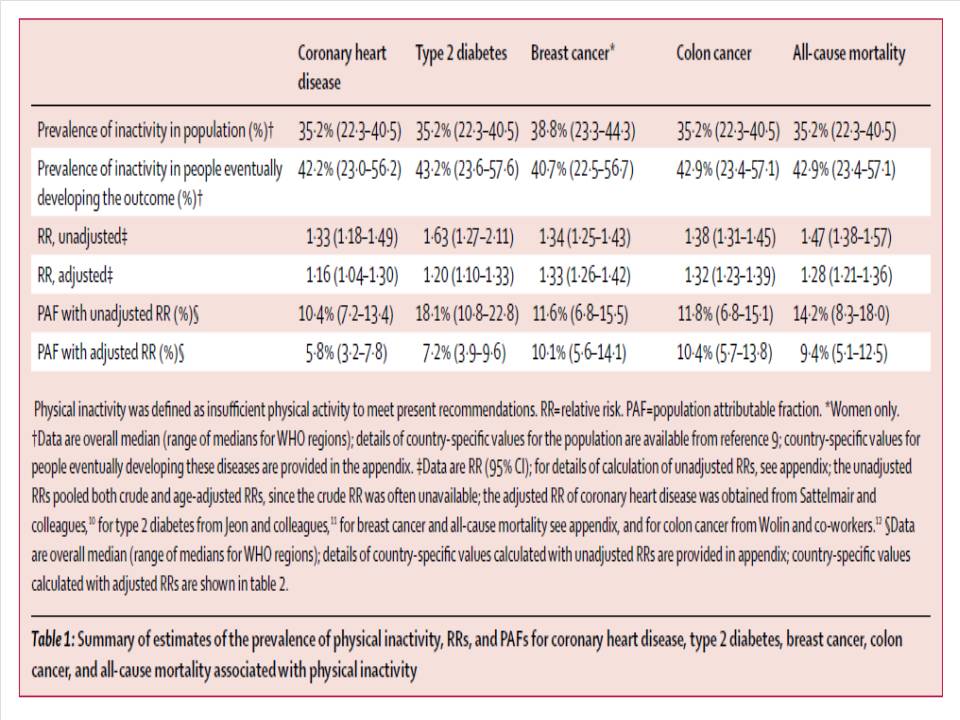
NdA: il Rischio Realtivo (RR) è il rapporto fra il rischio per gli esposti ad un fattore (n. di casi fra gli inattivi / totale degli inattivi) e il rischio per i non esposti (n. di casi fra chi fa attività fisica / totale di chi fa attività fisica). Se il rapporto è >1 il fattore di esposizione (inattività) è anche un fattore di rischio (considerati alcuni parametri come l’intervallo di confidenza - i valori fra parentesi - , i fattori di confondimento, etc.). Si può pertanto concludere che è una delle cause della malattia. Per la PAF si veda la spiegazione della WHO.
Sono programmi a lungo termine, i cui effetti si vedono nel tempo. Sono inoltre programmi in cui è in gioco non solo il ruolo del SSN, ma anche la responsabilità di ogni individuo verso se stesso e verso la collettività, su cui si scarica il costo degli effetti della non aderenza a stili di vita sani. In Italia esistono programmi nazionali di promozione di stili di vita sani, con risultati anche positivi. L’investimento in questa direzione dovrebbe essere però molto più sostanzioso e strutturato. Inoltre non è sufficiente che venga condotto principalmente a livello nazionale. Una azione locale è altrettanto se non più efficace. Per esempio le associazioni dei malati diabetici conducono molte attività di prevenzione, cui le ASL dovrebbero contribuire in maniera massiccia. Esistono inoltre metodi ben definiti alla gestione delle malattie croniche (definiti Chronic Care Model) che attraverso un approccio proattivo e modalità di presa in carico dei pazienti si prefiggono di prevenire o rallentare il progresso della malattia verso stati più severi. Tuttavia l’orizzonte temporale di un Direttore generale di ASL (tre anni, raramente cinque) non gli permette di cogliere i frutti di un investimento in prevenzione, e dunque non è incentivato ad investirvi. A questo devono supplire strategie regionali o nazionali.
Poi ognuno di noi potrebbe calvinisticamente essere chiamato a responsabilità anche patrimoniali rispetto agli effetti dei nostri comportamenti. Per esempio nel premio della RCA delle nostre auto una quota proporzionale alla cilindrata va allo Stato per i costi sanitari degli incidenti automobilistici, scaricando questi costi anche su chi ha stili di guida ineccepibili e non causa incidenti. Perché invece non addossare tali costi, con qualche meccanismo (un bonus malus sanitario, oppure sugli eredi in caso di morte del responsabile, o cose del genere) su chi causa costi sanitari su altri e su se stesso? Oppure, perché la collettività deve addossarsi il costo della bronchite cronica o del cancro del polmone o delle malattie cardiovascolari dei fumatori? Il paradosso è che chi ha tali malattie ha anche l’esenzione dal ticket! Mi rendo conto delle difficoltà tecniche e politiche di simili scelte. Però si tenga conto che la maggioranza degli italiani ha stili di vita mediamente sani, e potrebbe essere portatore di un interesse (stakeholder) positivo.
La politica ed i sindacati
La politica con la p minuscola è uno dei maggiori problemi per un SSN sostenibile. I modi con cui la sua nefasta azione si esplica sono molteplici, piaga delle tangenti e della corruzione a parte. Il SSN viene visto come un mezzo per acquisire consenso, e questo provoca scelte gestionali e organizzative spesso irrazionali e inefficienti. La scelta dei direttori è molto raramente basata sulla competenza. Vengono piuttosto scelte persone disponibili ad aderire ai desiderata dei loro referenti politici. L’ingerenza a volte si spinge anche alla scelta di primari di unità operative cliniche (in questo anche i sindacati hanno la loro responsabilità). L’ammontare di risorse sprecate da questo sistema è difficile da stimare, ma certo non è marginale.
Anche l’azione dei sindacati, specie quelli medici, è spesso deleteria, soprattutto localmente. Difendono sistematicamente privilegi e inefficienze, chiedono monetarizzazioni assurde per programmi assistenziali e preventivi che fanno parte della loro missio, si oppongono sistematicamente a sistemi di valutazione che premino il merito, chiedendo sempre e solo incentivi uguali per tutti a prescindere.
Su questo temo ci sia poco da fare nel breve e credo nel medio termine.
Privatizzare
L’introduzione nel sistema sanitario italiano di elementi tipici di una economia di mercato viene additata da alcuni come una possibile soluzione al crescere incontrollato dei costi. Il ragionamento è che l’intervento dei privati aumenterebbe l’efficienza del sistema e che meccanismi di concorrenza nel mercato della salute possano tenere a bada i costi.
Temo che questa posizione costituisca una semplificazione della realtà che non tiene conto dell’asimmetria del mercato della salute, della componente emotiva ed irrazionale dei “clienti” (i pazienti), della difficoltà di valutare il prodotto, della contemporanea ed inevitabile presenza di tre soggetti che vi agiscono (erogatori, pagatori, malati). Queste caratteristiche rendono impossibile la messa in opera di meccanismi concorrenziali per calmierare i prezzi. Ho trattato la questione nel già citato post in cui cercavo di dimostrare come più che il pubblico vs privato contasse la gestione della domanda di beni e servizi: presa in carico vs vendita di prestazioni. Dopodiché organizzazioni basate sulla presa in carico potrebbero essere benissimo gestite da privati (in USA ce ne sono molte) in modo più efficiente che non il pubblico, trovando attraverso questo aumento di efficienza il loro margine di profitto.
Conclusioni
Il contenimento delle dinamiche di costo del SSN può essere solamente il risultato di azioni complesse che agiscano su molteplici fattori. I problemi di sostenibilità del SSN derivano in larga parte da fattori esterni al sistema stesso. In primo luogo dal debito pubblico. In secondo luogo dall’efficienza della pubblica amministrazione, dove, seppur con qualche distinguo, possono essere incluse le ASL. Terzo, la qualità della classe politica, con le sue ingerenze e le distorsioni che crea per mediocri questioni di bottega.
L’aumento della vita media non è un grande problema. Sarà invece un problema l’arrivo a tarda età della generazione dei baby boomers. Se vogliamo vedere il bicchiere mezzo pieno, possiamo dire che comunque sarà un problema temporaneo, basterà reggere una ventina di anni ed il gioco è fatto! Tuttavia disporre di un sistema universale offre alcune armi, se venisse selezionata una classe dirigente adeguata. Quali sono? Gestione per chronic care models, programmi di prevenzione primaria a tappeto, gestione dei percorsi fra ospedale e territorio, etc.
Il vero problema è la tecnologia, perché le nuove tecnologie costituiscono l’essenza dei progressi della medicina. Alcune strategie possono tuttavia essere adottate:
- promuovere l’appropriatezza; per perseguire l’appropriatezza (l’antitesi dei tagli lineari) servono manager di qualità, una gestione del paziente integrata, una classe medica illuminata; queste tre condizioni sembrano impossibili possano coesistere, ma l’esperienza ci dice che a volte capita; vanno promosse ed aumentate.
- gestire i costi; molte nuove tecnologie sono coperte da brevetto, e la politica di fissazione dei prezzi dell’industria non è quella di coprire i costi di produzione, recuperare i costi di ricerca e sviluppo (inclusi quelli dei progetti che esitano in nulla di fatto) e avere un utile ragionevole; no, il prezzo viene fissato sia in relazione al costo della malattia che il nuovo farmaco / tecnologia tratta (per es. il prezzo stratosferico di un ciclo di terapia di sofosbuvir, il nuovo farmaco per l’epatite C viene calcolato anche in base al costo del trattamento di un caso di cirrosi o di carcinoma epatico che il farmaco si suppone eviti), sia in base a ragionamenti di sostenibilità del mercato in relazione alla massimizzazione del profitto, specie in situazioni di monopolio; in questo blog i diritti di brevetto non hanno buona stampa, con qualche ragione; mi riprometto di ritornare sull’argomento.
- limitare i diritti; è una strada hard, politicamente e professionalmente difficile da gestire; ci sono due strade: la prima è fissare dei limiti di età per determinate prestazioni; per esempio alcuni anni fa in UK era stato fissato un limite d’età per l’accesso alla dialisi, che ora non sussiste più; l’argomento è molto controverso e secondo me politicamente insostenibile (inserisco un link per una discussione sul tema); siamo semmai nel campo dell’accanimento terapeutico e ogni situazione andrebbe gestita caso per caso dai medici e dai familiari; la seconda strada è quella cui avevo accennato di una “punizione” per stili di vita negativi o per scarsa compliance; anche questa mi pare una soluzione improbabile anche se ritengo giusto che se ne discuta.
La sostenibilità del SSN si giocherà quindi su questi temi: appropriatezza, riorganizzazione della rete ospedaliera, efficienza della gestione, campagne di prevenzione. Una privatizzazione potrebbe avere un ruolo con soggetti imprenditoriali di alto spessore.
Riferimenti
[1] Cislaghi C., Cronicità e riparto delle risorse nel SSN, Relazione al Convegno Cronicità: Lessico e Paradigma, Pordenone 2008.
[2] Piergentili P, Simon G, Paccagnella O,Grassetti L, Rizzi L, Samani F Costi tariffari riportabili al MMG: modelli di risk adjustment basati su database amministrativi. Ric&Pra 2013;29:5-17. doi: 10.1707/1227.13599
[3] Cislaghi C., Moirano F. Negli ultimi 20 anni sono aumentati i malati in Italia? I dati dell’indagine multiscopo Istat dal 1993 al 2011, Monitor 2013, 13(32):62-7
[4] Lowsky DJ, Olshansky SJ, Bhattacharya J, Goldman DP. Heterogeneity in Healthy Aging. J Gerontol A Biol Sci Med Sci 2014 June, 69:640–9. doi:10.1093/gerona/glt162
[5] Newhouse, J.P. Medical care costs: how much welfare loss? The Journal of Economic Perspectives, 1992. 6(3):3-21.
[6] Rettig R.A. Medical innovation duels cost containment. Health Affairs1994, 13, (3):7-27 doi: 10.1377/hlthaff.13.3.7
[7] The Henry J. Kaiser Family Foundation, 2007. Snapshots: How Changes in Medical Technology Affect Health Care Costs , accessed 28 sept 2015
[8] National Institutes Of Health,2012 Chart book on cardiovascular, lung, and blood diseases. Washington DC, 2012. accesso del 7 ottobre 2015
[9] EuroHeart II, European Cardiovascular Disease Statistics 2012 edition Oxford 2012, accesso dell’8 ottobre 2015
[10] American Heart Association. Heart Disease and Stroke Statistics—2012 Update. Circulation. 2012;125:e2-e220. DOI: 10.1161/CIR.0b013e31823ac046
[11] Agency for Health Research and Quality, Center for Financing, Access, and Cost Trends, Household Component of the Medical Expenditure Panel Survey, 2012, Statistical brief #470, 2015,
[12] National Institutes Of Health, 2012 Chart book on cardiovascular, lung, and blood diseases. Washington DC, 2012.. 21 accesso del 8 ottobre 2015
[13] Smolina K, Wright FL, Rayner M, Goldacre MJ. Determinants of the decline in mortality from acute myocardial infarction in England between 2002 and 2010: linked national database study BMJ 2012;344:d8059 doi: 10.1136/bmj.d8059
[15] Baumol WJ. Macroeconomics of unbalanced growth: the anatomy of urban crisis. American Economic Review, 1967, 57:415–26.
[16] Hartwig J. Can Baumol’s model of unbalanced growth contribute to explaining the secular rise in health care expenditure? An alternative test. Applied Economics 2011, 43:173–84.
[17]Bates LJ, Santerre RE. Does the U.S. health care sector suffer from Baumol’s cost disease? Evidence from the 50 states. J Health Economics 2013,32:386-91 doi:10.1016/j.jhealeco.2012.12.003
[19] Davoli M, Amato L, Fusco D, Pinnarelli L, Moirano F, Perucci CA. Ospedali più grandi, cure migliori? Epidemiol Prev 2012; 36 (4 EPdiMezzo), Periodo: agosto, pagine: 3-3
[20] Puska P. Successful prevention of non-communicable diseases: 25 year experiences with North Karelia Project in Finland. Public Health Medicine 2002; 4:5-7
[21] I-Min Lee, Eric J Shiroma, Felipe Lobelo, Pekka Puska, Steven N Blair, Peter T Katzmarzyk, for the Lancet Physical Activity Series Working Group. Eff ect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy. Lancet 2012; 380: 219–29 http://dx.doi.org/10.1016/S0140-6736(12)61031-9
"Inoltre molte attività tradizionalmente appannaggio dei medici potrebbero essere benissimo svolte da infermieri con costi ovviamente minori."
Sacrosanto. Faccio un esempio che spero renda l'idea: è assurdo il numero di visite che una donna incinta senza complicazione deve fare da un medico (specialista in ginecologia, 11 anni di formazione), quando esiste una figura professionale assolutamente competente per seguire una gravidanza fisiologica (ostetrica [scusate il sessismo, non ho mai conosciuto un maschio che abbia preso questa qualifica], 3+2 anni di formazione). Come dice lei, il bisogno di risparmiare e gli effetti del numero chiuso porranno fine a questi sprechi.
"Prima o poi comunque ci si arriverà a chiudere gli ospedali piccoli e inefficienti (con meno di 400 pl), con buona pace dei campanili, dei comitati, dei sindaci che si incatenano, e via dicendo."
Razionalmente non posso che essere dalla sua. Però dietro la difesa degli ospedali piccoli (di rete) non c'è solo campanilismo e cattiva politica, ma anche l'effettiva stima di realtà che spesso sono molto più funzionali delle grandi cliniche universitarie (potrei fare vari esempi). Il discorso sul rapporto n. di pazienti/complicanze vale sicuramente per le specialità chirurgiche e i punti nascita (là la letteratura è inequivocabile), meno credo per la medicina interna e l'area di emergenza. Forse più che ospedali sarebbe da mantenere poliambulatori con pochi posti letti per osservazione (da cui smistare rapidamente a strutture più centrali), penso in particolar modo ai centri più geograficamente isolati.
Distinguiamo. La dimensione ottimale vale anche per gli ospedali di rete, quelli distribuiti sul territorio. Quindi, evviva gli ospedali di rete, molti dei quali funzionano egragiamente, purchè siano di dimensioni adeguate.
Sono assolutamente d'accordo che su molte cliniche universitarie andrebbe steso un velo pietoso